A catarata é uma doença ocular causada pela opacificação do cristalino, a lente natural do olho responsável pela focalização da luz sobre a retina. Quando o cristalino se torna opaco, a luz não chega à retina em quantidade suficiente, o que prejudica a qualidade da visão. Com o passar do tempo, ela pode se agravar até causar cegueira reversível, sendo a sua causa mais comum no mundo. Cuidados como uma boa alimentação e o uso de óculos escuros com proteção ultravioleta podem ajudar a retardar o seu aparecimento.
A catarata do tipo senil é a mais frequente a partir dos 60 anos de idade, com velocidade de evolução diferente de pessoa para pessoa. O seu tratamento é apenas cirúrgico. O momento ideal de realizar a cirurgia depende do estágio da catarata, da quantidade de visão e da necessidade individual de recuperação, cabendo ao médico oftalmologista avaliar o melhor momento para a sua realização.
Além da catarata senil, existe a catarata congênita, presente desde o nascimento. Também são causas de catarata a inflamação intraocular prévia, o glaucoma, medicamentos como corticoide, doenças metabólicas como diabetes, doenças genéticas e trauma ocular contuso ou perfurante.
A cirurgia consiste em remover o cristalino por ultrassom, através de uma pequena incisão na córnea, e substitui-lo por uma lente intraocular, que será um cristalino artificial. É realizada a nível ambulatorial, sob anestesia local (na maioria das vezes com colírio anestésico) e sedação. O índice de recuperação visual chega a mais de 90% dos casos — feita a cirurgia, o paciente volta a enxergar. Essas lentes são definitivas e não precisam ser trocadas, a exemplo de outras próteses. Ao realizar o procedimento, opta-se preferencialmente por lentes intraoculares de última geração que possam corrigir erros refracionais como miopia, hipermetropia, astigmatismo e presbiopia, promovendo a reabilitação total da visão, muitas vezes sem a necessidade de óculos após a cirurgia.
Deixar a catarata evoluir demasiadamente pode determinar uma cirurgia de maior risco. Além disso, se o cristalino ficar com um volume maior, o paciente pode apresentar um glaucoma secundário e, consequentemente, uma cegueira irreversível.

 Possuímos em nossa estrutura as mais avançadas modalidades diagnósticas e terapêuticas na área de retina. Algumas patologias e procedimentos com alto impacto na visão nas quais somos referência nacional incluem:
Possuímos em nossa estrutura as mais avançadas modalidades diagnósticas e terapêuticas na área de retina. Algumas patologias e procedimentos com alto impacto na visão nas quais somos referência nacional incluem:
DMRI (degeneração macular relacionada à idade) – O exame de OCT de domínio espectral, aliado à correlação com a angiografia fluoresceínica e por indocianina verde do HRA-2, ambos da Heidelberg Engineering (bem como com autofluorescência) são a melhor ferramenta diagnóstica existente.
Realizamos tratamento com ranibizumabe, fármaco que mostrou melhora visual em casos de DMRI exsudativa. Em casos especiais, possuímos laser PDT (terapia fotodinâmica) para a realização de terapias combinadas.
 Retinopatia diabética – Realizamos exames com OCT de domínio espectral e angiografia fluoresceínica do HRA-2, ambos da Heidelberg Engineering, para a avaliação do estágio da retinopatia e para detecção de edema macular. Possuímos o moderno laser verde Zeiss Visulas® 532 para tratamento.
Retinopatia diabética – Realizamos exames com OCT de domínio espectral e angiografia fluoresceínica do HRA-2, ambos da Heidelberg Engineering, para a avaliação do estágio da retinopatia e para detecção de edema macular. Possuímos o moderno laser verde Zeiss Visulas® 532 para tratamento.
Cirurgia vitreorretiniana – Realizamos cirurgias vitreorretinianas de alta complexidade, com profissionais renomados nacional e internacionalmente. Indicações de cirurgia podem ocorrer em casos de retinopatia diabética, membrana epirretiniana, buraco macular, descolamento de retina, tração vitreomacular, entre outros.
Doenças heredodegenerativas (incluindo retinose pigmentar) – Possuímos unidade com os equipamentos mais avançados de eletrofisiologia, que incluem eletrorretinograma multifocal, potencial evocado, eletrorretinograma, eletrorretinograma padrão e eletro-oculograma da Roland. Esses exames podem diagnosticar doenças raras de alto impacto visual, como retinose pigmentar, doença de Best e distrofia de cones e bastonetes.
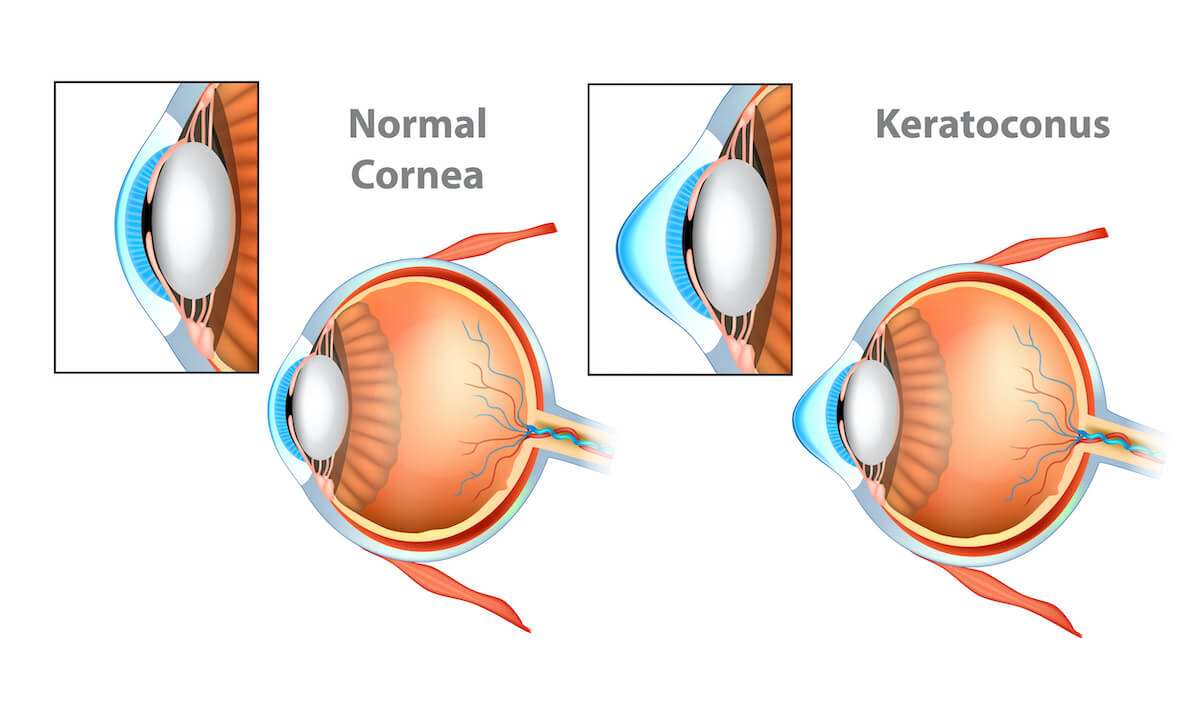 A córnea é a principal lente do olho humano. Ela é responsável por refratar a luz que entra no órgão e, juntamente com a pupila e o cristalino, focar as imagens vistas ao nível da retina.
A córnea é a principal lente do olho humano. Ela é responsável por refratar a luz que entra no órgão e, juntamente com a pupila e o cristalino, focar as imagens vistas ao nível da retina.
Estrutura não vascularizada, de inervação desprovida de bainha de mielina — o que garante a sua total transparência —, a córnea é composta basicamente por colágeno e água e se situada na face polar anterior do globo ocular. Apresenta várias camadas em sua estrutura, sendo elas o epitélio, a membrana de Bowman, o estroma, a membrana de Descemet e o endotélio.
Para que a visão seja perfeita, a córnea deve ser transparente e sem alterações em sua curvatura. Portanto, todas as doenças que provocam nela opacidade ou irregularidades em sua curvatura causam baixa da acuidade visual. Astigmatismo, ceratocone e leucomas corneanos por herpes são exemplos de patologias relacionadas à córnea.

 Quando a luz entra no olho, ela sofre refração (mudança de meios da atmosfera para o interior do olho). O estudo desse fenômeno é utilizado para verificar se aquele órgão está com a focalização adequada, assim possibilitando a formação de imagens nítidas. Um olho que não foca adequadamente é portador dos chamados erros de refração, mais comumente conhecidos como miopia, hipermetropia e astigmatismo.
Quando a luz entra no olho, ela sofre refração (mudança de meios da atmosfera para o interior do olho). O estudo desse fenômeno é utilizado para verificar se aquele órgão está com a focalização adequada, assim possibilitando a formação de imagens nítidas. Um olho que não foca adequadamente é portador dos chamados erros de refração, mais comumente conhecidos como miopia, hipermetropia e astigmatismo.
Cirurgias refrativas, portanto, são os procedimentos cirúrgicos que visam a mudança e a consequente correção dos erros da refração dos olhos. Qualquer pessoa maior de 21 anos portadora de miopia, hipermetropia ou astigmatismo que apresente a avaliação pré-operatória normal e que se enquadre nos parâmetros pré-operatórios preconizados pode ser candidata à cirurgia.
Existem a cirurgia refrativa tradicional e a personalizada. A primeira, apesar da alta tecnologia, corrige os graus sem levar em conta a individualidade dos olhos. Já a cirurgia refrativa personalizada não se restringe apenas à correção dos erros de refração, mas avalia as características individuais de cada olho, como a curvatura e espessura, para uma programação cirúrgica específica. Assim, o implante de lentes intraoculares também pode ser utilizado, em casos específicos, para correção de erros de refração.
Em relação à técnica cirúrgica, pode ser utilizado o excimer laser ou o laser de femtossegundo para as técnicas de PRK e I-Lasik.
No PRK, o laser é aplicado direto na superfície da córnea, sendo menos invasivo e altamente seguro, podendo ser realizado em córnea finas. O I-Lasik consiste numa delaminação da córnea através do laser de femtossegundo e aplicação do laser no seu interior. O femtossegundo possibilitou o abandono da técnica de Lasik com microcerátomo (aparelho usado para confeccionar o flap), o qual agregava maior risco e menor previsibilidade à cirurgia. O implante de lentes intraoculares é indicado quando a córnea não oferece condições para a cirurgia refrativa a laser ou quando o paciente apresenta o cristalino senil e é portador de presbiopia (vista cansada).
A cirurgia tem excelentes níveis de segurança, desde que respeitados os parâmetros pré-operatórios exigidos e confirmados por exames como topografia, paquimetria, microscopia especular, tomografia das córneas e pelo estudo das aberrações da córnea (wavefront). A recuperação visual em geral é rápida e satisfatória.
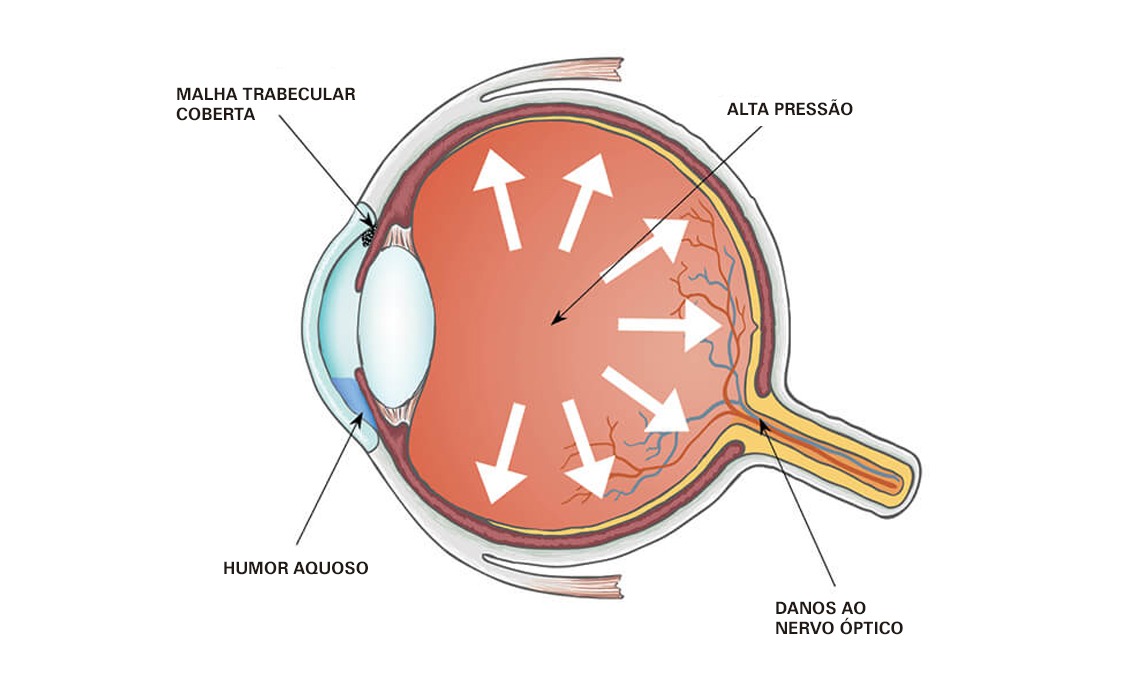 O glaucoma é uma patologia que pode acometer pacientes de todas as faixas etárias e é classificado de diferentes formas. Ele é uma doença caracterizada por causar dano ao nervo óptico, levando à perda da camada de fibras nervosas e à diminuição do campo de visão. É o nervo óptico que conduz os sinais da retina até o cérebro, onde são interpretadas as imagens.
O glaucoma é uma patologia que pode acometer pacientes de todas as faixas etárias e é classificado de diferentes formas. Ele é uma doença caracterizada por causar dano ao nervo óptico, levando à perda da camada de fibras nervosas e à diminuição do campo de visão. É o nervo óptico que conduz os sinais da retina até o cérebro, onde são interpretadas as imagens.
Geralmente o glaucoma está associado ao aumento da pressão intraocular. No olho humano, existe um fluido circulando continuamente na câmara anterior, chamado humor aquoso. Distúrbios na produção, circulação ou drenagem desse fluido estão relacionados à doença.
Existem diversos tipos de glaucoma: de ângulo aberto, de pressão normal, de ângulo fechado, congênito e secundário. Apresenta-se na forma assintomática na maioria dos casos, sendo a medida da pressão intraocular (tonometria) e o exame do fundo de olho (fundoscopia) realizados durante a consulta oftalmológica os dados clínicos mais importantes que levantam a suspeita de glaucoma. Entretanto, dependendo do tipo, sintomas como dor ocular severa, visão borrada, olho vermelho, manchas no campo de visão, halos e cefaleia podem ocorrer. Exames como gonioscopia (análise do ângulo de drenagem do humor aquoso), campimetria visual e paquimetria (análise da espessura central da córnea) auxiliam na conclusão do diagnóstico.
Fatores de risco para o glaucoma incluem idade, história familiar, trauma, pressão intraocular elevada e diabetes. O tratamento depende do tipo específico de glaucoma. Dentre as opções, existe a terapia medicamentosa realizada através de instilação regular de colírios específicos. Cirurgia convencional e tratamentos utilizando laser são indicados de acordo com o caso.

Plástica Ocular e Órbita é uma subespecialidade de ampla atuação dentro da oftalmologia que realiza cirurgias reparadoras de defeitos congênitos, traumáticos e relacionados à idade nas pálpebras. Dentre elas, a correção de ptose (pálpebra caída), dermatocálase (excesso de pele nas pálpebras), ectrópio e entrópio (alterações na borda palpebral).
Cirurgias de caráter funcional, porém com importante resultado estético para o paciente, são parte do dia a dia dessa subespecialidade. Patologias orbitárias, incluindo as relacionadas com hipertireoidismo, tumores infraorbitários e traumas, também são diagnosticadas e tratadas.
A oftalmologia pediátrica atua aferindo crianças a partir do nascimento. O exame da criança é muito especial tanto pelas características peculiares do público, que necessita um examinador preparado, delicado e gentil, quanto pelo alto impacto para a visão que o mau diagnóstico gera nessa faixa etária.
A ambliopia (olho preguiçoso) pode ser irreversível. Se a criança não estimular o olho afetado — tanto por patologias que obstruem a visão, como catarata, ptose e opacidade corneana, quanto por estrabismo ou por um simples defeito refracional (necessidade de óculos) —, ele não levará o estímulo para a área cerebral correspondente e a criança terá visão baixa de forma definitiva.
Portanto, o exame oftalmológico completo das crianças, bem como o tratamento adequado e imediato das patologias identificadas, garantirão a manutenção de uma boa visão.
 O estrabismo é o desalinhamento dos olhos que, na maioria dos casos, tem início na infância, mas também pode ocorrer durante a vida adulta. Pacientes com estrabismo podem ter dificuldades psicológicas e sociais relacionadas ao desvio ocular, que influencia o comportamento e autoestima.
O estrabismo é o desalinhamento dos olhos que, na maioria dos casos, tem início na infância, mas também pode ocorrer durante a vida adulta. Pacientes com estrabismo podem ter dificuldades psicológicas e sociais relacionadas ao desvio ocular, que influencia o comportamento e autoestima.
A maioria dos pacientes estrabicos são assintomáticos. Todavia, em alguns casos é possível apresentar dores de cabeça, nos olhos e sonolência durante as tarefas visuais, assim como visão dupla, geralmente em adultos.
O estrabismo pode ser de diversos tipos, como a esotropia ou desvio convergente (desvio dos olhos para dentro), a exotropia ou desvio divergentes (desvio dos olhos para fora) e os desvios verticais (um olho mais alto ou mais baixo que o outro). A correção pode ser realizada com o uso de óculos e/ou cirurgia e, em alguns casos, com o uso de toxina botulínica.

Lentes de contato são discos finos e transparentes colocados na córnea para corrigir erros de refração como miopia (dificuldade em enxergar objetos que estão longe), hipermetropia (visão embaçada de objetos próximos), astigmatismo (formação da imagem em vários focos, em eixos diferenciados) e presbiopia (vista cansada).
Na Oftalmed, os pacientes são orientados por especialistas e fazem testes de adaptação de lentes de contato para identificar o tipo que mais se adapta às suas necessidades: gelatinosas, tóricas, descartáveis, de uso prolongado, rígidas, semi-rígidas ou esclerais.

A Catarata Congênita é a principal causa de cegueira prevenível em crianças em todo o mundo. Prevenível porque, se diagnosticada cedo – ainda nos primeiros meses de vida, é possível tratá-la e evitar a perda da visão. Entre os exames de Triagem Neonatal está o teste do reflexo vermelho, conhecido como o teste do olhinho, que é obrigatório em todos os bebês nascidos no Distrito Federal desde 2008.
A doença ocorre no cristalino – uma lente dentro do olho, responsável pelo foco de imagens e distâncias – e causa opacidades na visão. Ela só é diagnosticada clinicamente, por meio de exames oftalmológicos. O teste do olhinho, simples, rápido e indolor, pode detectar alterações que causem obstrução no eixo visual e é imprescindível na identificação e tratamento do problema.
Com um aparelho especial, um feixe de luz ilumina o olho do bebê. Se houver uma barreira, como no caso da Catarata Congênita e também de outras doenças que acometem o olho infantil, é constatado, pelo exame, a alteração. O tratamento é feito com cirurgia e acompanhamento de um oftalmopediatra, que estimulará a visão do olho comprometido. A Catarata Congênita pode se apresentar em dois tipos: unilateral, quando ocorre em apenas um olho; e bilateral, quando o problema é diagnosticado nos dois.
Além de perigosa para a visão, a doença pode acarretar outros problemas como o estrabismo, uma vez que, por comprometer a entrada de luz no olho, impede o estímulo visual. Mesmo sendo assintomática, os pais precisam estar sempre atentos ao aparecimento de manchas brancas nas pupilas das crianças.